Recomendações da SPPT para afastamento de profissionais de saúde no contexto da pandemia de Covid-19
Profissionais da saúde que atuam diretamente no cuidado de pacientes diagnosticados com Covid-19 possuem risco ocupacional de desenvolver a doença, além de possibilidade de propagar a infecção a outros pacientes.
Assim, é necessário tomar precauções para evitar o contato desprotegido com pacientes com Covid-19, além de realizar investigação ativa de profissionais de saúde com alto risco de exposição ao SARS-CoV-2.
Segundo a Organização Mundial da Saúde, é considerado EPI adequado para o cuidado com paciente com suspeita ou confirmação de Covid-19: o uso de máscara cirúrgica, proteção ocular (máscara facial ou óculos de proteção), avental descartável e luvas. Durante situações de alta eliminação de aerossóis (intubação orotraqueal, extubação, aspiração de vias aéreas, nebulização, broncoscopia, ressuscitação cardiopulmonar, coleta de escarro), é necessário o uso de máscara N95 ou equivalente (PFF2, PFF3, N99, N100). (1) (2)
São considerados os cenários a seguir (1) (3):
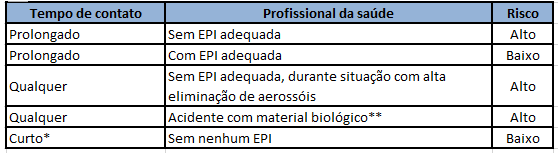
*Curto tempo de contato: conversar por pequeno intervalo (ex.: triagem), entrar por alguns segundos no quarto, entrar imediatamente após o paciente sair de um quarto
** acidente com materiais biológicos: entrar em contato com secreções respiratórias ou outras secreções através da mucosa ocular, oral ou nasal, ou pele não-íntegra; ou acidentes com materiais perfurantes e material biológico.
Recomendações (1)
Profissionais de saúde com alto risco de contaminação:
- Devem ser testados para SARS-CoV-2
- Iniciar quarentena de 14 dias a partir do último contato
- Monitorar ativamente sintomas (medir temperatura 2 vezes ao dia e observar sintomas respiratórios)
Profissionais de saúde com baixo risco de contaminação:
- Devem auto-monitorar sintomas de Covid-19 (medir temperatura 2 vezes ao dia e observar sintomas respiratórios)
- Reforçar medidas de proteção durante sua atividade profissional
Profissionais de saúde com sintomas suspeitos de Covid-19
- Devem ser afastados imediatamente de suas atividades de atendimento a pacientes
- Devem ser testados para SARS-CoV-2
- Devem ser mantidos em quarentena por pelo menos 14 dias.
- Devem monitorar sintomas e sinais de alerta para procura de serviço de urgência, se for o caso.
- Para o término da quarentena, sugere-se que o profissional da saúde esteja na seguinte situação (4):
- Passaram pelo menos 7 dias desde o início dos sintomas E
- Passaram pelo menos 3 dias com melhora dos sintomas, ou seja, não houve febre (sem uso de antitérmicos) e houve resolução de sintomas respiratórios (tosse, expectoração e dispneia).
- Caso seja optado pela realização de testes (4):
- Houve resolução da febre, sem uso de antitérmicos E
- Houve melhora dos sintomas respiratórios E
- Houve 2 testes negativos coletados com > 24h de diferença.
Referências
- World Health Organization (WHO) Risk assessment and management of exposure of health care workers in the context of COVID-19. Interim guidance, 19 de março de 2020.
- Agência Nacional de Vigilância Sanitária (ANVISA) Nota técnica GVIMS/GGTES/ANVISA Nº 04/2020. Orientações para serviços de saúde: medidas de prevenção e controle que devem ser adotadas durante a assistência aos casos suspeitos ou confirmados de infecção pelo novo coronavírus (SARS-CoV-2). 21 de março de 2020
- Centers for Disease Control and Prevention (CDC) Interim U.S. Guidance for Risk Assessment and Public Health Management of Healthcare Personnel with Potential Exposure in a Healthcare Setting to Patients with Coronavirus Disease (COVID-19). 07 de março de 2020.
- Centers for Disease Control and Prevention (CDC) Discontinuation of Home Isolation for Persons with COVID-19 (Interim Guidance). 16 de março de 2020.

















